Pathologie du Genou
Arthrose du genou ou gonarthrose : vers la prothèse totale de genou
Il s’agit de la cause de douleur du genou la plus fréquente au-delà de 50 ans. Elle correspond à l’usure du cartilage, qui est irréversible : il est uniquement possible de ralentir la progression de l’arthrose à l’heure actuelle.
Quels sont les signes ?
L’usure du cartilage est à l’origine d’un frottement anormal qui va provoquer des douleurs, un épanchement articulaire, ainsi qu’une raideur. Avec le temps, le genou va se déformer : vers l’intérieur (varus, « jambes arquées ou en O») ou l’extérieur (valgus ou « jambes en X »).
Les douleurs se manifestent habituellement à l’effort (douleur mécanique), mais aussi fréquemment la nuit (douleur inflammatoire). Elles vont retentir sur les activités du quotidien : limitation du périmètre de marche, difficulté à monter ou descendre les escaliers, se lever d’une chaise.
Cette arthrose est dite primitive quand aucune cause évidente n’est retrouvée. L’arthrose évolue le plus souvent lentement, sur quelques années, parfois par épisodes de crises ou « poussées congestives ». Certaines situations peuvent également favoriser l’apparition de l’arthrose (alors dite secondaire) : chirurgie ancienne en particulier méniscectomie, rupture du ligament croisé antérieur, séquelle de fracture, anomalie préexistante de l’axe du membre inférieur (valgus ou varus), maladies inflammatoires (polyarthrite rhumatoïde, chondrocalcinose).
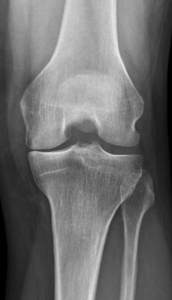
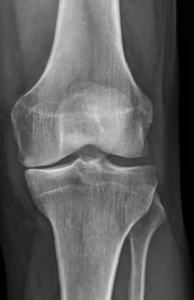
Le diagnostic repose sur un faisceau d’arguments cliniques (interrogatoire, examen physique) et sur l’imagerie (pincement de l’articulation, présence d’ostéophytes ou « becs » osseux). Lorsque ces signes sont présents, il n’est pas nécessaire d’effectuer d’autres examens à visée diagnostique que la radiographie standard.
En cas de doute, votre chirurgien peut vous prescrire d’autres examens : IRM ou arthroscanner, afin d’étudier plus finement l’état du cartilage, des ménisques, des muscles ou tendons autour de l’articulation, rechercher un kyste, un corps étranger, une pathologie synoviale…
Quelles sont les options thérapeutiques ?
Initialement, lorsque les douleurs apparaissent ou restent modérées, le traitement est médical : antalgiques, anti-inflammatoires en l’absence d’intolérance ou de contre-indication, traitements chondroprotecteurs, perte de poids si nécessaire, prescription de semelles orthopédiques pour corriger l’axe du genou, ponctions et infiltrations (cortisone, PRP) et/ou viscosupplémentation (acide hyaluronique) du genou couplées à de la kinésithérapie et des activités sportives douces, afin de maintenir la mobilité du genou et de conserver une bonne musculature. Ce traitement pourra être pris en charge par un médecin rhumatologue ou rééducateur.
Lorsque la situation devient invalidante et que le traitement médical maximal est en échec, le traitement chirurgical sera proposé. Trois options se présentent alors : la correction de l’axe du genou (ostéotomie tibiale, habituellement de valgisation), la prothèse unicompartimentale ou le plus souvent la prothèse totale du genou.
Le choix entre ces 3 alternatives se fera lors d’une consultation personnalisée avec le Dr DUCAT. Les bénéfices et risques de chacune de ces interventions vous seront exposés afin de trouver la solution la plus adaptée à votre situation.
a) Ostéotomie tibiale de valgisation
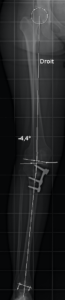
Le plus souvent, l’usure du cartilage est située dans le compartiment interne du genou. Si le morphotype du patient est en varus (genou « arqué », en O), il s’agit d’un cercle vicieux, puisque c’est la zone usée qui va être la plus sollicitée lors de l’appui, ce qui va encore plus accélérer l’usure et la déformation.
Si cette arthrose n’est pas sévère, une des solutions pour ralentir sa progression va consister à corriger cette déviation en ré-axant le genou. Il s’agit d’une chirurgie conservatrice, c’est à dire qu’il n’y a aucun remplacement prothétique dans le genou.
Le chirurgien va couper le tibia (ostéotomie) du côté interne, l’ouvrir de quelques millimètres (des calculs préopératoires permettent de savoir de combien), combler l’espace avec de l’os, puis fixer le tout avec une plaque et des vis. Cette modification de répartition des contraintes va soulager le compartiment interne et ralentir l’évolution de l’arthrose.
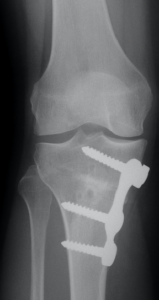
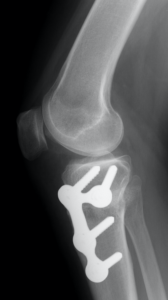
 L’intervention dure environ 1 heure, le plus souvent sous anesthésie générale. Afin de limiter au maximum les douleurs, une infiltration (« bloc ») sera effectuée juste avant le début de l’intervention par le Médecin Anesthésiste, à mi-cuisse, que le chirurgien complètera par une infiltration du genou en fin d’intervention.
L’intervention dure environ 1 heure, le plus souvent sous anesthésie générale. Afin de limiter au maximum les douleurs, une infiltration (« bloc ») sera effectuée juste avant le début de l’intervention par le Médecin Anesthésiste, à mi-cuisse, que le chirurgien complètera par une infiltration du genou en fin d’intervention.Cette opération procure habituellement d’excellents résultats et permet surtout de ne pas poser d’emblée une prothèse, en particulier chez un sujet jeune ou encore sportif. Elle s’adresse donc préférentiellement à des patients de moins de 50 ans. On estime qu’elle permet de reporter l’échéance d’une pose de prothèse du genou de 10 à 15 ans.
L’hospitalisation dure 2 jours. Pendant 45 jours, le temps que l’os consolide, le patient ne pourra pas prendre appui sur le genou opéré et devra se déplacer avec deux béquilles. La rééducation douce afin de mobiliser doucement le genou pourra être débutée immédiatement. La reprise du travail et des activités sportive pourra se faire habituellement vers le 2ème mois.
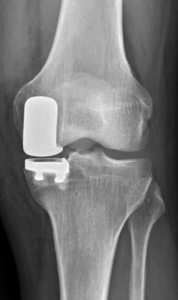
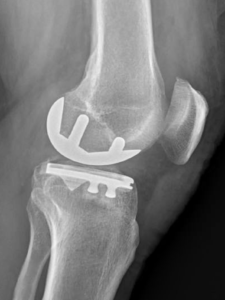
b) La prothèse partielle ou unicompartimentale du genou (PUC)
Lorsque l’usure du cartilage n’atteint qu’un compartiment sur les 3, une prothèse unicompartimentale peut-être proposée. Le plus souvent, il s’agit d’une prothèse unicompartimentale interne, plus rarement externe (environ 10 % des cas) et exceptionnellement fémoropatellaire (sur la rotule et la partie du fémur lui faisant face).
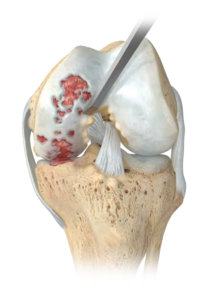
La prothèse unicompartimentale est un « resurfaçage », elle ne va pas modifier la géométrie du genou, mais va simplement se positionner à la place du cartilage retiré. Elle est composée de 3 pièces : un implant fémoral (sorte de patin), un implant tibial (embase) et un insert en polyéthylène (plastique hautement résistant) qui se loge entre les 2 composants métalliques.  L’avantage de la prothèse unicompartimentale par rapport à la prothèse totale est qu’il s’agit d’une chirurgie moins invasive, qui respecte l’enveloppe ligamentaire du genou et qui restitue une mécanique du genou que l’on peut qualifier de normale.
L’avantage de la prothèse unicompartimentale par rapport à la prothèse totale est qu’il s’agit d’une chirurgie moins invasive, qui respecte l’enveloppe ligamentaire du genou et qui restitue une mécanique du genou que l’on peut qualifier de normale.
Certaines conditions sont indispensables pour pouvoir proposer cette intervention : faible déformation du genou, absence de raideur importante, présence du ligament croisé antérieur, absence d’obésité, absence de maladie inflammatoire du genou… Si ces critères ne sont pas réunis, il faudra s’orienter vers la prothèse totale du genou. On estime qu’environ 10 % des prothèses de genou sont unicompartimentales. Une des indications préférentielles est l’ostéonécrose du condyle fémoral (interne le plus souvent).
L’incision cutanée mesure environ 10 cm. Le premier temps opératoire consiste à explorer le genou et confirmer l’indication de prothèse unicompartimentale. Puis, à l’aide d’instruments très précis (guides de coupes), le chirurgien va retirer la zone de cartilage malade et y implanter la prothèse.

L’intervention dure environ 1 heure, le plus souvent sous anesthésie générale. Afin de limiter au maximum les douleurs, une infiltration (« bloc ») sera effectuée juste avant le début de l’intervention par le Médecin Anesthésiste à mi-cuisse, que le chirurgien complètera par une infiltration du genou en fin d’intervention.
Le patient sera levé le jour même de son intervention, sortira le lendemain ou surlendemain, en étant capable de marcher correctement et de pratiquer les escaliers, selon un protocole de réhabilitation rapide. Les douleurs sont habituellement très faibles et la marche se fait presque normalement après quelques semaines. Après 6 semaines environ, le patient pourra reprendre ses activités, notamment professionnelles.
c) La prothèse totale du genou (PTG)
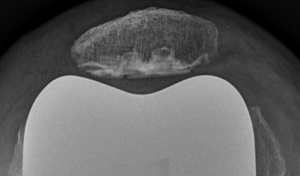
Lorsque l’usure du genou atteint 2 ou 3 compartiments (gonarthrose tricompartimentale) (Fig.7) 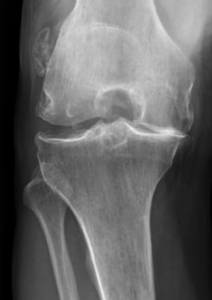
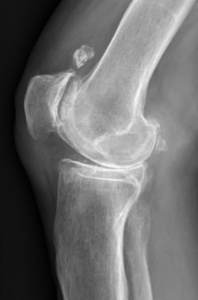
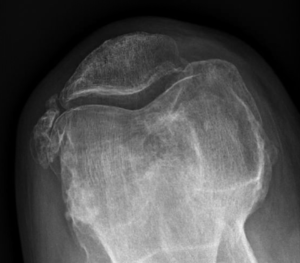
 et que le traitement médical
et que le traitement médical
a échoué, la seule solution chirurgicale est la prothèse totale du genou. Elle consiste à remplacer les 2 compartiments fémorotibiaux (interne et externe), avec ou sans remplacement de la rotule (resurfaçage).
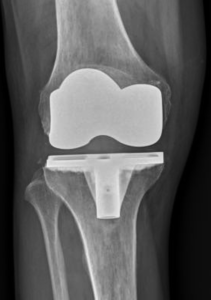
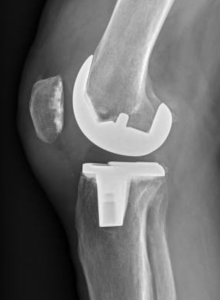


La prothèse comporte donc une pièce fémorale, une pièce tibiale, toutes 2 métalliques, et un insert en plastique (polyéthylène) hautement résistant entre l’implant fémoral et tibial, et parfois un implant en polyéthylène sur la rotule.
De nombreuses études comparant les prothèses avec ou sans changement rotulien n’ont pas démontré qu’une technique est supérieure à l’autre. Ce choix est le plus souvent une question d’habitude de chaque chirurgien.
L’objectif de cette intervention est de retrouver un genou indolore, stable, et mobile. La prothèse totale permet de corriger une déviation du genou, contrairement à la prothèse unicompartimentale.
Le Dr DUCAT pratique cette chirurgie de façon mini-invasive. L’incision cutanée mesure de 10 à 13 cm selon la corpulence du patient et la taille de la prothèse à implanter.
Une planification préopératoire après acquisition IRM ou scanner permettra de choisir la taille de la prothèse et son positionnement optimal, ainsi que de fabriquer des guides de coupe sur mesure afin d’obtenir une précision maximale lors de la pose des implants.

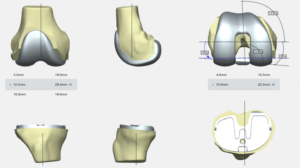
L’intervention dure un peu plus d’une heure, le plus souvent sous anesthésie générale. Afin de limiter au maximum les douleurs, une infiltration (« bloc ») sera effectuée juste avant le début de l’intervention par le Médecin Anesthésiste, à mi-cuisse, que le chirurgien complètera par une infiltration du genou en fin d’intervention.
Le patient sera levé le jour même de son intervention, la sortie se faisant habituellement après 48 heures, selon un protocole de réhabilitation rapide, le patient étant capable de bien se déplacer et de pratiquer les escaliers. La récupération d’une marche proche de la normale sans béquille prendra environ 4 semaines. Il faut compter 3 mois en moyenne, parfois jusqu’à 6 mois voire 1 an chez certains patients, afin d’obtenir le résultat définitif. Avec votre prothèse, vous serez en principe capable de reprendre de très nombreuses activités : marche, randonnée, cyclisme, natation,… La durée de vie actuelle d’une prothèse totale du genou est de l’ordre d’une vingtaine d’années.
Comme toute chirurgie, la pose d’une prothèse totale du genou comporte certains risques ou « complications » qui vous seront expliqués lors d’un entretien personnalisé au cours de la consultation préopératoire. Ces risques sont les suivants : infection, troubles cicatriciels (désunion de la cicatrice, nécrose cutanée), luxation de la prothèse (déboitement), hématome, risques vasculaire (hémorragie) et nerveux (paralysie), phlébite, raideur, algodystrophie, fracture en cours d’intervention, ossifications autour de la prothèse, douleur persistante malgré une prothèse bien posée.
